Šok
Šok je definovaný ako porucha medzi spotrebou a dodávkou kyslíka tkanivám organizmu. Vzniká ako následok nedostatočnej perfúzie vitálne dôležitých orgánov, čo vedie ku tkanivovej hypoxii.
Na vzniku šoku sa podieľajú základné mechanizmy:
- Absolútne/relatívne zníženie minútového srdcového výdaja
- Zníženie intravaskulárneho objemu krvi
- Porucha regulácie v mikro a makrocirkulácii
V chirurgii vzniká najčastejšie nepomer medzi objemom riečiska a množstvom cirkulujúcej tekutiny s následnou poruchou mikrocirkulácie a perfúzie tkaniva. To spôsobí zníženie prekrvenia vitálne dôležitých orgánov. Následne vzniká deficit látok potrebných pre metabolizmus buniek a hromadenie kyslých metabolitov v tkanivách. Výsledkom hemodynamickej poruchy je funkčná a štrukturálna zmena poškodených orgánov.
Etiopatogenéza
Zlepšením klinického, hemodynamického a imunologického monitorovania sa podarilo zistiť príčinu tohto stavu. Ide najmä o:
- No-reflow fenomén – znížená perfúzia (kalcium) v hladkej svalovine ciev s trvajúcou vazokonstrikciou, najmä v splanchnickej oblasti
- Reperfúzny syndróm – porucha orgánov spôsobená toxickými metabolitmi (kyslíkové radikály), poškodenie bunkových membrán
- Kyslíkový deficit – nedostatok kyslíka v tkanivách v priebehu rozvinutého šoku vedie k zníženej perfúzii tkanív
Fáza kompenzácie
Kompenzačná reakcia organizmu je snahou udržať dostatočnú perfúziu životne dôležitých tkanív na úkor hypoperfúzie ostatných tkaniv.
- Centralizácia obehu – základom kompenzácie je aktivácia sympatoadrenálneho systému podmienená hypotenziou.
- Vyplavenie katecholaminov (adrenalín, noradrenalin) – to vedie k redistribúcii krvi:
- životne dôležité orgány – mozog, myokard, nadobličky, bránica, a. hepatica
– vazodilatácia (účinok adrenalínu na β-receptory) a tým zvýšenie perfúze a zásobenie týchto orgánov krvou - menej dôležité orgány – koža, svaly, pľúca, črevo, pankreas, obličky, slezina,
– vazokonstrikcia (účinok noradrenalínu a adrenalínu na α-receptory), a tým zníženie perfúzie a vznik ischemickej hypoxie týchto orgánov - Krvný objem sa z väčšej časti presunie do životne dôležitých orgánov, arteriálny tlak je v tejto fáze normálny alebo ustálene znížený.
- Ďalším účinkom katecholaminov dochádza k zrýchleniu dýchania, zvýšeniu srdcovej frekvencie a sily kontrakcie myokardu.
- životne dôležité orgány – mozog, myokard, nadobličky, bránica, a. hepatica
- Autoinfúzia – poklesom tlaku v počiatečných fázach šoku dôjde k nasatiu tekutín z interstícia do ciev
- Autotransfúzia – kontrakcia ciev v kapacitnej časti riečiska (najmä pečeň, slezina a hrudná oblasť) vedie k presunu krvných zásob z týchto orgánov do aktívneho obehu.
Fáza dekompenzácie:
- Vazodilatácia v hypoperfundovaných tkanivách
- hypoperfúzia v „menej významných orgánoch“ vedie k ich hypoxickému poškodeniu
- klesá tenzia O2 a pH, zvyšuje se tenze CO2
- to vedie k relaxácii hladkej svaloviny ciev a k vazodilatácii v prekapilárnej oblasti, postkapilárne rezistenčné cievy zostávajú kontrahované. To následne vedie k následujúcim zmenám.
- Zmena ischemickej hypoxie na stagnačnú hypoxiu
- Prestup tekutiny extravazálne
- má za následok prehĺbenie hypovolémie
- Zníženie objemu tekutiny v „centralizovanom obehu“ a tým prehĺbenie hypotenzie
- Uvoľnenie metabolitov a enzýmov z poškodených buniek
- pri ischémii GITu a pankreasu sa uvolňuje tzv. myokardiálny depresorický faktor, ktorý pôsobí negativne inotropne na myokard)
- Hypoxicko-reperfúzne poškodenie ischemizovaných orgánov (zvýšená expresia enzýmu xanthin-oxidázy vedie k zvýšenej tvorbe kyslíkových radikálov)
- Uvoľňovánie tkanivového faktoru z poškozených orgánov – vznik disemonovanej intravaskulárnej koagulopatie (podporenej ešte hemokoncentráciou v kapilárach, z ktorých uniká tekutina do interstícia).
Ireverzibilná fáza:
Zmeny sú nekompenzované a nekompenzovatelné, dochádza k trvalému poškodeniu orgánov až smrti.
Orgánové zmeny pri šoku
Pri šoku zlyhávajú celé systémy orgánov a stav bez adekvátnej terapie progreduje až do MODS, len výnimočne dôjde k poškodeniu jedného orgánu.
Pľúca
Aktivácia sympatoadrenálnej osy vedie k tachypnoe, napriek zníženému minútovému srdcovému výdaju sa prekrvenie pľúc znižuje. Je narušený pomer ventilácia-perfuzia, prokrvené sú len dolné části pľúc, horné laloky predstavujú mrtvý priestor. Je narušená výmena plynov, vzniká hypoxiia, ktorá vedie k poškodeniu endotelu pľúcnych kapilár a k uvoľneniu proteolytických enzýmov z neutrofilov. Dochádza k intersticiálnemu pľúcnemu edému, ktorý je na RTG viditelný ako mliečne zastrená pľúcna kresba. Narušením tvorby surfaktantu sa rozvíjajú mikroatelektázie (kolaps alveolov, membranózne pneumocyty spolu s fibrinom tvoria tzv. hyalinne blanky vyplňujúce alveoly).
Tento stav se prejavuje akútnou respiračnou insuficienciou, na začiatku charakterizovanou hypoxémiou a hypokapniou. Fáza funkčných zmien sa označuje ako ALI (acute lung injury).
Organické poškodenie vedie k stavu označovanému ako šokové pľúca – DAD (diffuse alveolar damage) a klinicky sa manifestuje ako ARDS (acute respiratory distress syndrome).
Obličky
Hypotenzia a vazokonstrikcia v obličkách vedie k zníženej perfúzii obličiek a k poklesu až zástave glomerulárnej filtrácie, čo sa prejaví oligúriou až anúriou.
V počiatočných štádiách šoku slúži oligúria k udrženiu intravaskulárneho objemu, ale po ischémii trvajúcej dlhšie ako 90 minút sa funkčná porucha mení v morfologickú a dochádza k renálnej insuficiencii (zlyhaniu)
Črevá
Hypoperfúzia čreva vedie po uplynutí istej doby k poškodeniu s narušením črevnej bariéry s edémom a krvácaním predovšetkým v horných úsekoch tenkého čreva, v dôsledku čoho dochádza k prestupu baktérií transmurálne do dutiny brušnej, prieniku toxínov, uvoľneniu endotoxínu, histamínu, cytokinov (IL-1, IL-6, TNF-α) a ďalších mediátorov zápalu (např. myokardiálny depresorický faktor z poškodeného pankreasu), ktoré často vyúsťujú do SIRS a sepsy a tým prehlbujú šok.
Pečeň
Pečeň a konkrétne Kupfferové bunky zohrávajú dôležitú imulogickú úlohu, pretože nimi preteká krv z čriev portálnym riečiskom, kým sa následne dostane do pľúc. Pri poškodení ich funkcie je uľahčený prienik baktérií a ich toxínov do pľúc, čo ďalej podporuje vznik ARDS. Počas šoku dochádza k úbytku hepatocytov, tým k zníženiu odbourávania toxických produktov metabolizmu a znižuje sa aj syntéza proteinov akútnej fázy. Môže dôjsť aj k vzniku ikteru, ktorý je veľmi nepriaznivou prognostickou známkou.
Srdce
Srdce je postihnuté nedostatočnou dodávkou kyslíku pre jeho myokard, ktorú nie je možné regulovať ani bežnými mechanizmami (napr. koronárnou vazodilatáciou). Nedokrvenosť myokardu sa manifestuje vznikom srdcovej arytmie.
Mozog
Pri šokovom stave sa rozvíja anoxická encefalopatia až drobné infarkty v hraničných zónach riečiska mozgových artérii, čo vedie k vzniku drobných nekróz v mozgovom tkanive.
Lymfatické tkanivo
Vplyvom glukokortikoidov uvoľňovaných z kôry nadobličiek vznikajú selektívne nekrózy zárodočných centier (slezina, thymus).
Nadobličky
Deplécia lipidov vplyvom ACTH uvoľňovaného z hypofýzy pri šoku, vedie k vzájomnému oddialeniu a zúženiu trámcov kôry nadobličky. Tento nález pripomína tubuly – tzv. pseudotubulárnu degeneráciu vo vonkajšej časti zona fasciculata, a v prípade meningokokovej sepsy dôjde až k hemorhagickej nekróze kôry nadobličiek (Waterhous-Friderichsenov syndróm).
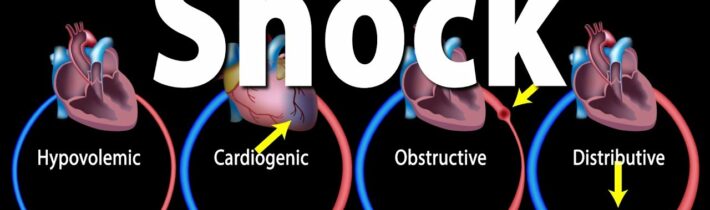
Klasifikácia
Podľa mechanizmu vzniku:
- Hypovolemický šok
- Hemoragický šok
- Dehydratačný šok
- Popáleninový šok
- Distribučný šok
- Septický šok
- Anafylaktický šok
- Traumatický šok
- Spinálny, neurogénny šok
- Obštrukčný šok
- Tamponáda srdca
- Konstriktívna perikarditída
- Pľúcna embólia
- Kardiogénny šok
- Infarkt myokardu
- Myokarditída
Podľa etiológie:
- Hemoragický šok – forma hypovolemického šoku, ktorý vznikol v dôsledku krvnej straty
- Traumatický šok – forma hypovolemického šoku (vo včasnej fáze), v neskoršej fáze porucha cirkulácie a distribúcie v dôsledku systémovej zápalovej odpovede
- Popáleninový šok – forma traumatického šoku
- Septický šok – vzniká v dôsledku systémovej zápalovej odpovede organizmu na prítomnosť mikroorganizmov alebo ich produktov
- Kardiogénny šok – vzniká pri poruche systolickej alebo diastolickej funkcie, pri arytmiách a chlopňovej chybe
- Neurogénny šok – vzniká pri strate autonómneho cievneho tonusu (vysoký priečna lézia miechy)
- Anafylaktický šok – vzniká pri anafylaktickej alebo anafylaktoidnej reakcii
Klinický obraz
Pokles srdcového výdaja s prejavmi aktivácia sympatoadrenergnej reakcie, ktorej cieľom je redistrubúcia prietoku krvi (centralizácia obehu) a udržanie perfúzie vitálne dôležitých orgánov (mozog, srdce, pľúca, nadobličky a pečeň).
- Studené akrá a cyanóza (periférna)
- Studený pot, bledosť
- Čas kapilárneho návratu dlhší ako 2 sekundy
- Pokles diurézy – oligúria
- Hypoxémia, hyperventilácia
- Tachypnoe (v dôsledku acidózy)
- Tachykardia
- Hypotenzia
- Alterácia vedomia – strata vedomia (terminálne štádium)
Diagnostika
- EKG
- Laboratórne vyšetrenie, ABR, Astrup
- Pulzná oxymetria
- Echokardiografia
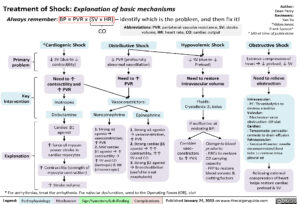
Terapia
- Zastaviť stratu cirkulujúceho objemu
- Zaistiť dýchanie
- Zaistiť periférnu žilu, ideálne 2
- Doplniť tekutiny
- Kryštaloidy (fyziologický, Hartmannov roztok)
- Koloidy (dextrán, hydroxyetylškrob, želatina)
- Zabrániť stratám tepla
- Analgetiká
- Inotropné a vazoaktívne látky (dopamín, noradrenalín)
- Imunosupresívna liečba (antihistaminiká, glukokortikoidy)
Preload
- Zvýšenie preloadu
- Kryštaloidy
- Syntetické koloidy
- Prirodzene koloidy
- Hypertonické roztoky
- Vazokonstrikčné látky
- Zníženie preloadu
- Nitroglycerín
- Furosemid
- Pľúcna ventilácia s pozitívnym endexspiračným tlakom (PEEP)
Afterload (cievna rezistencia)
- Zvýšenie afterloadu
- Nitroglycerín
- Nitroprusid sodný
- Pľúcna ventilácia s pozitívnym endexspiračným tlakom (PEEP)
- Intraaortálna balónková kontrapulzácia
- Zníženie afterloadu
- Noradrenalín (+ treba korigovať hypovolémiu)
Kontraktilita myokardu
- Inokonstriktory
- Dobutamín
- Adrenalín
- Inodilatátory
- Milrinón
- Kalciové senzitizéry
- Levosimendan
Zdroj: Zdroje a literatúra